개요
∙ 우리나라 1인당 알코올 소비량은 경제협력개발기구(OECD) 평균과 유사하며, 특히 20~30대 고위험 음주가 증가하는 추세입니다.
∙ 세계보건기구(WHO)에서는 순수 알코올 섭취 양으로 환산하였을 때 남자는 하루 40g(약 소주 4잔) 미만, 여자는 하루 20g(약 소주 2잔) 미만을 섭취하도록 권고하고 있습니다.
1. 음주 현황 및 통계
(1) 2017년 기준 우리나라의 1인당 알코올 소비량은 8.7리터입니다. 남자와 여자의 월간 음주율(최근 1년 동안 한 달에 1회 이상 음주한 분율)은 각각 74.0%와 50.5%이며, 여성의 월간 음주율은 증가 추세입니다.
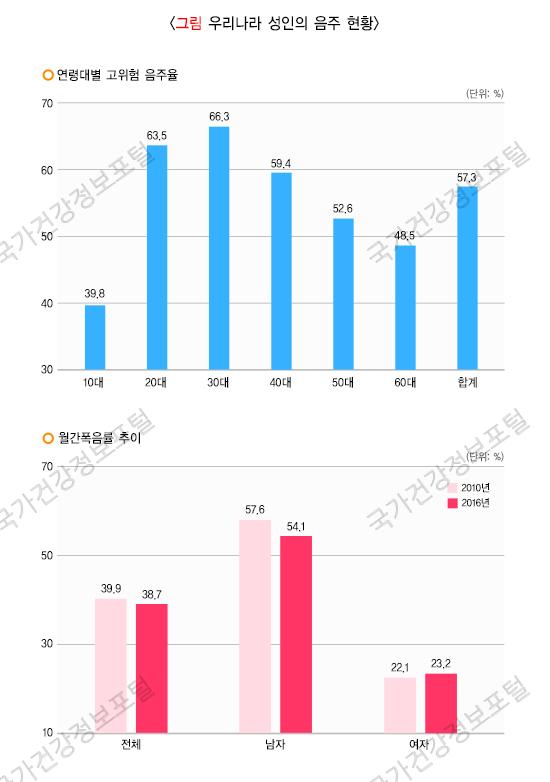
(2) 만 19세 이상 인구 중 최근 1년 기준으로 월 1회 이상 술자리에서 남자의 경우 7잔(또는 맥주 5캔) 이상, 여자의 경우 5잔(또는 맥주 3캔) 이상 음주한 사람들의 비율을 월간 폭음률이라고 합니다. 2017년 기준 전체 성인남녀의 월간 폭음률은 39.0%였으며, 이 중 남성(52.7%)은 여성(25.0%)보다 2배 이상 높게 나타났습니다.
(3) 고위험 음주란 1회 평균 음주량이 남자는 7잔 이상, 여자는 5잔 이상이면서 주 2회 이상 음주하는 것으로 정의됩니다. 최근 6개월 내 음주한 사람 중 고위험 음주 비율은 57.3%이며, 남성(59.7%)이 여성(54.8%)보다 고위험 음주 비율이 높았습니다. 연령대별 고위험 음주 경험 비율은 30대(66.3%), 20대(63.5%), 40대(59.4%), 50대(52.6%), 60대(48.5%) 순으로 나타났으며, 20~30대의 고위험 음주 경향이 높았습니다.
2. 적정 음주와 위험음주
1) 적정 음주의 정의
세계보건기구(WHO)에서는 순수 알코올 섭취 양으로 환산하였을 때 남자는 하루 40g 미만, 여자는 하루 20g 미만을 섭취하도록 권고하고 있습니다. 우리나라에서는 이를 반영하여 적정 음주의 기준으로 남자는 하루 소주잔 4잔 이내, 여자는 하루 소주잔 2잔 이내로 섭취 제한하도록 권고하고 있습니다.
2) 위험 음주
(1) ‘위험 음주’는 ‘적정 음주’의 기준을 벗어나는 음주를 총칭합니다. 일반 국민들도 자주 사용하는 ‘과음’, ‘만취’ 등도 비슷한 맥락의 용어들이지만, 국내외 보건의료 분야에서는 ‘폭음(binge drinking)’, ‘고위험 음주’를 ‘위험 음주’의 구체적인 예로 강조하고 있습니다.
(2) 미국 국립알코올중독연구소에서는 폭음을 표준잔 14g을 기준으로, 남자의 경우 연거푸 5잔 이상, 여자는 4잔 이상을 짧은 시간 내 마시는 경우로 정의하고 있습니다. 1표준잔은 1시간동안 인체가 분해할 수 있는 알코올의 양이고, 국가나 기관에 따라 기준이 다르지만 WHO 기준은 10g입니다.
(3) 우리나라 보건복지부에서는 ‘월간 폭음’과 ‘고위험 음주’를 대표적인 위험 음주로 규정하여 이에 대해 모니터링을 하고 있습니다.
건강에 미치는 영향
∙ 음주는 정신적, 육체적으로 다양한 해로움을 끼칩니다.
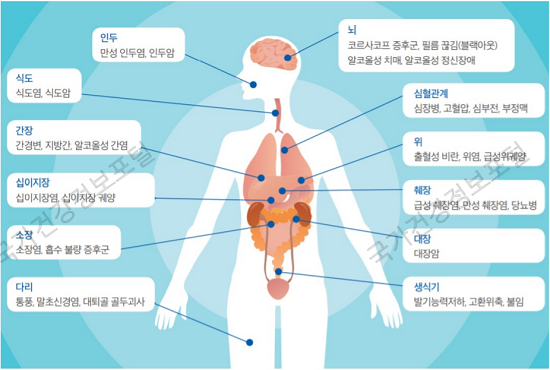
∙ 소량의 음주라도 고혈압, 암을 유발할 수 있으며, 과도한 음주는 간질환, 관상동맥, 심장질환 및 뇌졸중을 증가시킵니다. 또한, 과도한 음주는 영양 결핍과 수면장애를 유발하고, 우울감 및 자살률 증가와 관련이 있습니다.
∙ 알코올 금단 증후군의 증상은 가슴 두근거림, 식은땀, 손 떨림, 메스꺼움, 구토 등이 있으며, 심한 경우 환각, 경련, 금단 섬망(정신상태의 혼란, 환각 등이 동반되는 응급 상태) 등의 인지 기능 장애 및 사망에까지 이르게 됩니다.
1. 음주의 위해
1) 고혈압 및 심뇌혈관 질환
(1) 음주는 고혈압의 위험요인입니다. 하루 평균 남성 31g 이상(약 소주 3잔), 여성 21g 이상(약 소주 2잔)으로 알코올 섭취를 한 경우 고혈압의 발생 위험이 급격히 증가하였습니다. 현재 음주자는 음주량에 상관없이 비음주자나 금주자와 비교했을 때 고혈압이 생길 위험이 높았으며, 소량의 음주도 추후 고혈압의 진단 확률을 높이게 됩니다. 이처럼 여러 연구에 따르면 소량의 음주일지라도 고혈압 발생의 위험을 증가시킵니다.
(2) 적당량의 음주(일일 1~2잔)는 관상동맥질환의 위험률을 낮출 수 있습니다. 하지만 음주량과 심혈관계 질환 위험도의 상관관계는 인종, 성별, 체형 등 개인의 특성에 따라 다르게 나타날 수 있으므로 해석에 주의를 필요로 합니다. 음주와 관상동맥질환과의 관계는 J 자 형태로 설명합니다. 즉 술을 전혀 마시지 않는 것보다는 조금 마시는 것이 도움이 될 수 있지만, 술을 많이 마시면 관상동맥질환이 생길 위험이 커집니다. 전혀 마시지 않는 사람과 비교하였을 때 하루 20g 알코올(약 소주 2잔)을 섭취하는 사람은 관상동맥질환의 위험률이 가장 낮고(20% 감소), 72g 알코올(약 소주8잔) 섭취하는 경우까지는 그 보호 효과가 있으나, 89g(약 소주 10잔) 이상이 되면 오히려 위험률이 증가하게 됩니다. 폭음은 허혈성 심장질환(관상동맥이 막혀서 생기는 심장병)의 위험 및 급사의 위험을 증가시킬 수 있어 피해야 합니다.
(3) 소량의 음주는 심부전 발생 위험률을 낮추지만, 다량의 음주는 심부전 발생 위험률을 증가시킬 수 있습니다.
(4) 하루 14.9g(약 소주 2잔) 이하의 음주는 뇌졸중의 발생 및 사망률을 감소시키지만, 하루 60g(약 소주 7잔) 이상의 음주는 뇌졸중의 발생 및 사망률을 증가시킵니다.
(5) 위험 음주는 심방세동의 위험도를 높입니다. 심방세동은 심장의 심방이 빠르고 불규칙하게 뛰어 두근거림, 호흡곤란 등의 증상이 생길 수 있고, 심장 안에서 피가 굳는 혈전을 만들어 뇌졸중 등의 합병증을 일으킬 수 있는 병입니다. 특히 남성에서는 하루 1~2잔(10~12g)의 음주에서도 비음주자보다 심방세동의 위험이 높아집니다.
2) 암
(1) 국제 암연구소(IARC)에 따르면 알코올은 1군 발암물질이며 암 발병률을 높입니다. 두경부암(구강, 인두, 후두 등), 식도암, 간암, 유방암, 대장암, 췌장암은 음주와 관련이 있습니다.
3) 간질환
(1) 음주는 간경변 발생과 사망률을 증가시킵니다. 또한, 같은 양의 술을 마셔도 여성에서 간경변의 위험도가 더 높게 나타납니다.
(2) 한국에서 알코올은 간경변의 두 번째 주요 원인이며, 간암의 세 번째 주요 원인입니다. 이러한 알코올성 간질환의 악화를 예방하는 방법은 금주입니다. 대한간학회에서도 남성에서 하루 평균 40g (약 소주4잔) 이상, 여성에서 하루 평균 20g (약 소주2잔)이상의 음주는 알코올성 간 손상의 위험을 증가시키므로 과도한 음주를 피하도록 권고하고 있으며, 알코올성 간질환 환자에서 술을 끊는 것이 가장 중요한 치료임을 강조하고 있습니다.
4) 뇌
음주는 뇌의 위축을 유발합니다. 음주량이 증가할수록 음주량에 비례하여 해마(학습 및 기억을 담당하는 뇌 기관의 일부)와 대뇌의 위축이 심해집니다. 특히, 1주일에 14단위(표준 2잔/1일) 이상의 음주를 하는 사람은 비음주자에 비해 해마의 위축이 심하였습니다.
5) 영양 결핍
음주는 영양 결핍을 유발합니다. 과도한 음주는 구토 및 설사를 유발하고, 비타민의 소실과 장에서의 흡수능력을 방해합니다. 또한, 간에 저장된 비타민 저장량을 감소 시켜, 결국 영양 결핍을 유발합니다. 특히 비타민의 일종인 티아민의 결핍이 나타나며, 티아민 결핍으로 베르니케 뇌병증(Wernicke’s encephalopathy)이 발병할 수 있습니다.
6) 수면 장애
(1) 음주는 수면장애를 유발합니다. 알코올 의존 환자는 약 35~75%에서 수면장애를 가지고 있으며, 과음을 하면 수면의 질이 떨어지고 수면시간도 줄어듭니다.
(2) 음주량이 늘어날수록 남성에서 수면 시 호흡 장애가 증가합니다. 수면 중 호흡 장애가 있는 사람은 음주량을 더 줄여야 하며, 특히 수면시간 근처에는 음주를 자제하는 것이 좋습니다.
7) 정신계 질환
(1) 알코올 사용 장애가 있는 사람은 일반인에 비해 다른 약물의 사용 장애가 있을 위험도가 10배, 우울증이나 양극성 장애를 가질 위험도가 4배, 불안장애를 겪을 위험도는 3배 높습니다. 특히 음주량이 많을수록 우울증의 위험도가 증가합니다.
(2) 우리나라 알코올 중독자들의 자살 시도 경험은 약 38.7%이며, 일반 성인의 자살 시도율의 10배에 해당합니다. 특히 우울증이 심한 알코올 중독자들은 음주량이 많아질수록 자살 생각이 급격히 증가합니다.
8) 신경계 질환
과도한 음주는 치매의 위험을 증가시킵니다. 하루 1단위 이하의 적절한 음주는 일반인보다 치매 위험도를 낮추며, 특히 하루 평균 0.5단위의 음주를 했을 때 치매 위험이 가장 낮아집니다. 그러나 하루 약 2.7단위(약 소주 3잔) 이상의 음주는 비음주자보다 치매의 위험을 높입니다.
2. 알코올 금단 증상
1) 알코올 금단 증후군
알코올 금단 증후군이란 알코올 사용 장애 환자가 장기간 과음하다 신체 질환이나 기타 이유로 갑작스럽게 음주를 중단했을 때 음주 중단 후 6~24시간 이내에 나타나는 변화를 말합니다. 알코올 금단 증후군의 증상은 가슴 두근거림, 식은땀, 손 떨림, 메스꺼움, 구토 등이 있으며 심한 경우 환각, 경련, 금단 섬망 등의 인지 기능 장애가 동반될 수 있고 심한 경우 사망에 이를 수 있습니다. 섬망은 갑자기 발생한 정신 상태의 혼란으로 의식의 장애, 인지 기능 장애, 환청이나 환시 같은 정신병 증상이 생길 수 있습니다.
2) 알코올 금단 섬망
알코올 금단 섬망은 알코올 금단 증상의 심각한 합병증으로, 알코올 중단 후 3~5일에 가장 심하게 나타납니다. 알코올 금단 섬망의 증상으로는 의식이 처지고, 시간, 장소, 사람을 잘 알아보지 못하는 장애를 보이며, 하루에도 섬망 증상이 호전되었다가 나빠지는 변화를 보이기도 합니다. 위와 같은 알코올 금단 증상은 조기에 철저한 평가를 시행하여 전문적인 치료가 필요합니다.
3. 알코올 사용 장애
1) 알코올 사용 장애의 선별검사
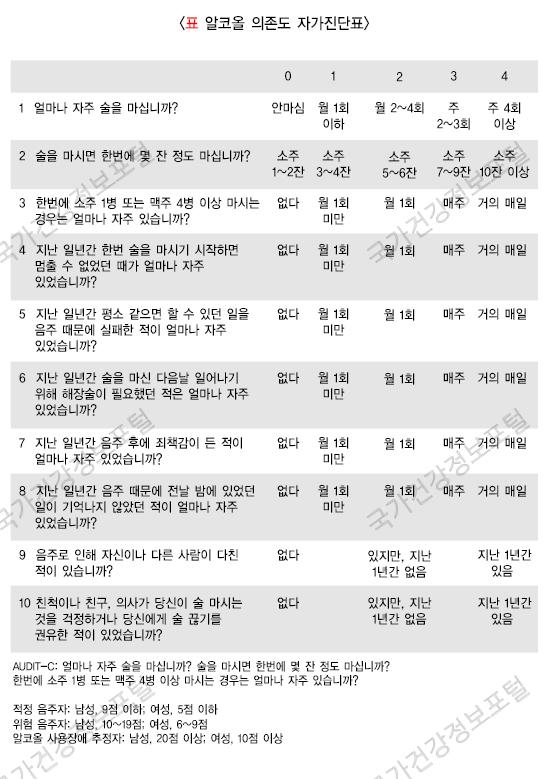
알코올 의존도 자가 진단표(한국형 AUDIT): 알코올 사용 장애가 의심되는 환자에게 음주와 관련된 10가지 질문을 하여 각각의 질문마다 0~4점까지의 점수를 매겨 총합이 8점 이상일 때 위험 음주라고 선별하는 검사 방법입니다. 알코올 사용 장애뿐만 아니라 위험 음주자를 선별하는 데에 가장 적합한 표준검사로 활용되고 있습니다.
2) 알코올 사용 장애의 진단
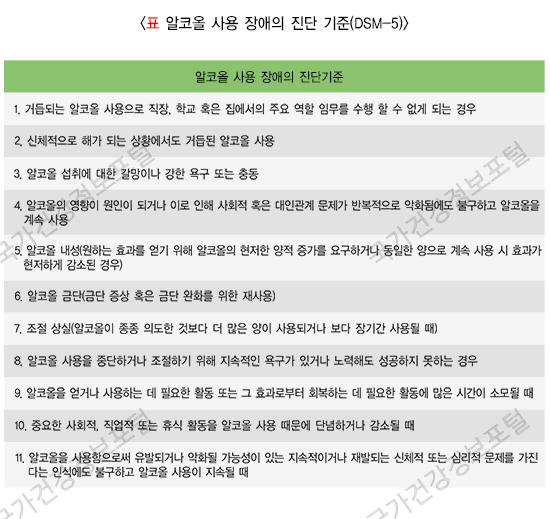
알코올 사용 장애의 진단에는 미국정신의학회에서 발간한 ‘정신장애의 진단 및 통계 편람(DSM)’의 기준을 따릅니다. 최근 DSM-5에 따르면, 진단 기준 11개 중 1개 이하의 기준에 해당하는 경우는 알코올 사용 장애가 없는 것으로 분류하며, 2~3개의 진단 기준에 해당하는 경우는 중등도 알코올 사용 장애, 4개 이상의 진단 기준에 해당하는 경우는 중증 알코올 사용 장애로 진단합니다.
실천 방법 – 일반적 실천 방법
∙ 금단 증상은 영양 및 비타민 공급, 벤조디아제핀 약물로 대처할 수 있습니다.
∙ 음주 갈망 대처를 위해서는 스스로 본인이 언제 술 생각이 나는지를 파악하고, 술 대신 할 수 있는 대체 활동을 하며, 항상 금주 필요성을 스스로 되뇌면 음주 갈망 대처에 도움이 됩니다.
∙ 음주자의 스트레스 관리를 위한 6가지 방법을 통해 알코올중독의 치료와 재발 방지에 도움을 받을 수 있습니다.
∙ 일상생활 속의 음주 습관 관리를 통해 위험 음주 예방을 할 수 있습니다.
∙ 날트렉손과 아캄프로세이트와 같은 항갈망제가 알코올 중독 치료에 활용됩니다.
1. 금단 증상의 대처
1) 금단 증상은 예방이 중요합니다. 과도한 음주를 지속한 사람은 티아민(비타민 B1)을 포함한 비타민 부족이 생기게 됩니다. 따라서 금단 증상을 예방하기 위해서는 적절한 영양 공급과 함께 충분한 비타민 공급이 이루어져야 합니다.
2) 금단증상이 나타나게 되면 중추신경 억제제인 벤조디아제핀이라는 약물을 투여해야 합니다. 초기에는 졸림을 느낄 정도로 벤조디아제핀을 충분한 용량(로라제팜 하루 2~8mg, 디아제팜 하루 30~50mg)으로 사용해야 하며, 금단증상이 회복되면서 용량을 낮추어 갑니다.
3) 로라제팜 같은 작용 기간이 짧은 벤조디아제핀이나 디아제팜 같은 작용 기간이 긴 벤조디아제핀을 모두 사용할 수 있으나, 환자의 나이, 간질환 여부, 남용의 가능성 등에 따라 약물을 선택합니다.
2. 음주 갈망 대처
1) 중독의 과정과 갈망
(1) 음주 후에 기분이 좋아지고 우울, 불안, 불면 등의 불편감이 사라지는 경험을 하게 되면, 남용 및 의존 단계를 거쳐 중독에 이르게 됩니다.
(2) 술을 마시게 되는 상황들(예를 들면, 스트레스 받을 때, 주위 사람들의 권유, 잠이 안 올 때, 우울하고 불안할 때 등)을 접하게 되면, 술 생각이 나고 술을 마시고 싶은 욕구, 즉 갈망이 생기게 됩니다.
(3) 음주 갈망은 알코올 중독이 지속되거나 치료 후 재발이 되는 주요 원인이기 때문에, 음주 갈망이 생길 때 어떻게 대처하는지가 매우 중요합니다.
2) 갈망 대처 방법
(1) 우선, 스스로 언제 술 생각이 나는지를 파악합니다.
(2) 갈망을 유발하는 상황을 가능하면 피하는 것이 필요합니다. 술을 마셔야 하는 회식 자리는 되도록 참석을 피하고, 집에 있는 술이나 빈 술병을 치우는 것이 좋습니다.
(3) 음주를 대신할 수 있는 대체 활동을 찾습니다. 술 생각이 날 때, 술 대신 마실 수 있는 대체 음식이나 음료를 먹거나, 운동을 포함한 취미활동을 하도록 합니다.
(4) 술 생각이 났을 때, 술을 마시지 않고 다른 대체 활동을 했을 때의 좋은 점을 떠올려 보고, 반대로 술을 마시게 되었을 때의 부정적인 점을 떠올려 봅니다.
(5) 평상시에 금주의 필요성에 대해서 스스로 계속 되뇌는 것도 음주 갈망 대처에 도움이 됩니다.
3. 음주자의 스트레스 관리
1) 스트레스 관리의 필요성
스트레스는 음주 갈망을 직접 유발하기도 하고, 우울감, 불안이나 불면을 일으켜서 이를 통해 음주 갈망을 자극하기도 합니다. 스트레스 관리는 알코올중독의 치료와 재발 예방에 매우 중요합니다.
2) 음주자의 스트레스 관리
(1) 첫째, 자신이 스트레스라고 생각되는 요인들을 파악하는 것이 필요합니다.
(2) 둘째, 규칙적인 생활 습관을 유지하는 것이 기본적이면서도 중요합니다. 충분한 수면과 적당한 식사를 통해 신체적인 균형을 바로잡아 주는 것이 필요합니다.
(3) 셋째, 일의 우선순위를 정하고 현실적인 목표를 세우도록 합니다. 할 수 있는 것만 하고, 할 수 없다고 생각되는 것은 과감하게 포기해도 좋습니다. 할 수 있는 것들을 해나가면서 성취감을 쌓아가는 것이 필요합니다.
(4) 넷째, 자신이 즐겁고 편하게 할 수 있는 취미 활동을 가지는 것도 좋습니다. 그리고 하루에 30분 이상의 운동은 스트레스 완화에 도움이 됩니다.
(5) 다섯째, 스트레스를 오래 받으면 우리 몸의 근육은 긴장이 됩니다. 근육 긴장은 두통 등 여러 신체 부위의 통증을 일으킬 수 있으므로 복식호흡이나 요가, 명상 등을 통한 이완 훈련으로 긴장 상태를 풀도록 하는 것이 좋습니다.
(6) 여섯째, 더 중요한 것은 스트레스에 대한 인식을 전환하는 것입니다. 스트레스가 되는 상황을 애써 외면하거나 회피하기보다는 적극적으로 대처하고 긍정적이고 현실적으로 생각하는 습관을 지니도록 할 필요가 있습니다.
4. 위험음주 예방관리 방법
1) 생활 속 음주 관리
(1) 술자리는 되도록 피하고 술자리에서는 남에게 술을 강요하지 않습니다
(2) 특히, 한 잔만 마셔도 얼굴이 빨개지는 사람은 스스로 마시지 않고, 권하지도 말아야 합니다.
(3) 원샷은 혈중 알코올 농도를 급격히 상승시켜서 인체 유해성이 심해지므로 원샷을 하지 않습니다
(4) 술을 마실 때는 조금씩 나누어 천천히 마시고, 중간에 물을 자주 마시며, 빈속에는 마시지 않도록 합니다.
(5) 술을 안 마시는 금주 요일을 스스로 정하고, 음주 후에는 적어도 3일은 금주하도록 합니다.
(6) 당당하게 술을 거절하는 것도 중요합니다.
5. 약물 요법
음주 갈망이란 음주를 하고 싶은 주관적인 욕구를 의미하며, 중독에서의 핵심 증상인 조절력 상실과 연관되어 있습니다. 음주 갈망은 술을 마심으로써 유발되기도 하지만, 환경적 요인이나 스트레스 등에 의해서도 유발됩니다. 이러한 음주 갈망을 억제하는 치료 약물을 항갈망제라고 하며, 현재 우리나라에는 두 가지 약물이 사용됩니다.
1) 날트렉손
(1) 날트렉손(naltrexone)은 음주에 대한 갈망과 음주를 통해 얻을 수 있는 쾌감을 감소시킴으로 음주를 억제하는 효과가 나타납니다, 다양한 알코올 의존 환자들 중에서 특히 평소 술에 대한 갈망이 심한 환자들이 날트렉손에 더 잘 반응하는 것으로 알려져 있습니다.
(2) 일반적으로 급성 알코올 금단 시기에서 벗어난 이후에 투약을 시작하며, 하루 25mg으로 시작하여 하루 50mg(하루 한 알)으로 증량하게 됩니다.
(3) 흔한 부작용으로는 오심, 구토, 두통, 피로감 등이 있는데, 대부분 경미한 정도이며 치료 초기에 나타나고 저절로 호전되는 경우가 많습니다.
2) 아캄프로세이트
(1) 아캄프로세이트(acamprosate)의 정확한 작용기전은 밝혀져 있지 않지만, 금단에 의해 유발되는 음주 욕구를 감소 시켜 알코올 의존과 음주량 조절을 할 수 있도록 도움을 줍니다. 따라서 알코올 금단 증상 해소와 음주 갈망 억제에 도움이 됩니다.
(2) 한 알에 아캄프로세이트 333mg이 함유되어 있는데, 일반적으로 한 번에 두 알씩 하루 세 번 복용하도록 권유합니다.
(3) 흔한 부작용으로는 설사, 복통, 변비, 구역질, 두통, 어지러움 등이 있는데 대부분 경미한 정도입니다.
실천 방법 – 맞춤형 실천 방법
∙ 고혈압 환자의 절주는 혈압을 낮추는 효과가 있습니다.
∙ 당뇨병 환자의 음주는 저혈당 발생 위험을 증가시킵니다.
∙ 지방간이 있는 환자의 과도한 음주는 알코올성 지방간염 및 간경변증을 증가시킬 수 있습니다.
1. 고혈압 환자와 음주
과도하게 술을 마시면 혈압이 상승하고, 고혈압약의 효과가 떨어집니다. 따라서 대한고혈압학회에서는 고혈압 환자에게 금주를 권하고 있으며, 부득이한 경우 혈압 조절이 잘 되는 때에만 한하여 하루 1잔(10g) 이하로 알코올 섭취를 제한해야 한다고 권고합니다. 전 세계 국가의 음주 관련 자료를 모아서 발표한 연구에서는 알코올 섭취를 줄였을 때 혈압을 낮추는 효과는 수축기압 3.31mmHg, 이완기압 2.04mmHg 정도이며, 알코올 섭취량을 줄일수록 혈압을 낮추는 효과가 더 크게 나타났습니다.
2. 당뇨병 환자와 음주
음주는 약물치료 중인 당뇨병 환자에서 저혈당 발생 위험을 증가시킵니다. 혈당 조절이 잘 되는 당뇨병 환자에 한해 1일 1~2잔 범위로 제한하며, 그 이외에 간질환 또는 이상지질혈증이 있거나 비만한 당뇨병 환자에서는 금주를 권고하고 있습니다.
3. 간/췌장 질환자와 음주
1) 지방간
알코올성 지방간은 만성적인 음주에 의한 간 손상의 초기 변화입니다. 지방간은 과음하는 사람들의 약 80~90%에서 나타나는 질병으로, 술을 끊으면 정상 간으로 회복이 가능합니다. 그러나 매주 400g 이상(약 소주 8병)을 지속해서 마시면 지방간 환자의 30%에서, 알코올 간 섬유화까지 포함하면 환자의 37%에서 간경변증으로 진행합니다. 일부 환자에서는 이보다 적은 양의 음주로도 간 손상이 발생할 수 있습니다. 초음파로 발견된 지방간이 있는 경우 남자 3잔/일 이상, 여자 1잔 반/일 이상의 음주 시 총 사망률이 증가하였고, 대사증후군이 동반된 경우에는 사망률이 더욱더 증가했습니다.
2) 췌장염
음주는 췌장염의 주요한 위험 인자입니다. 급성 췌장염 환자가 금주 및 절주를 하는 경우 췌장염 재발률이 감소하고 만성 췌장염으로의 진행이 감소합니다. 따라서 췌장염의 예방과 만성 췌장염으로 진행을 막기 위해 금주 및 절주가 필요합니다.
도움 및 지지
∙ 국내의 지역별 중독관리 통합지원센터와 정신건강복지센터에서 음주 문제 관련한 지원을 받을 수 있습니다.
1. 국가 정책 및 사업, 국가지원 서비스
1) 음주 문제 관련 국가 지원 기관
(1) 중독관리 통합지원센터 (http://www.kaacc.co.kr)
– 지역사회를 기반으로 한 중독 문제 관리체계를 구축함으로써 중독자 및 그 가족에 대한 지원과 지역주민에 대한 중독 예방 서비스를 제공하고, 알코올 중독 예방 교육, 중독 선별검사 보급을 통한 조기 발견 활성화, 및 지역사회 알코올 중독 고위험군 상담 서비스 등을 위해 전국 지역별로 설치 운영되고 있습니다. 서울의 4개소를 포함 전국 50개소의 센터가 설치 운영되고 있습니다.
(2) 정신건강복지센터
– 지역사회 내 정신질환자의 주간재활(Day care), 교육·훈련, 타 기관 연계 등 정신질환자 관리, 재활사업 추진 및 지역주민의 정신건강, 자살예방 등 지역사회 정신건강 증진사업 수행과 지역주민의 정신건강 관리를 위해 각 시군구에 설치 운영되고 있습니다.
자주하는 질문
∙ 과도한 음주는 치매를 증가시킵니다.
∙ 매일 반주하는 습관과 가끔 폭음하는 습관은 둘 다 좋지 않습니다.
∙ 술은 종류보다 알코올의 총량이 더 중요합니다.
∙ 안주 없이 술만 마셔도 비만도가 증가하고 특히 남녀 모두 허리둘레가 증가합니다.
1. 과음하면 치매가 생길 수 있나요?
→ 과도한 음주는 치매를 증가시킵니다.
음주와 치매의 연관성을 살펴본 여러 연구에서는 음주량이 증가할수록 말을 유창하게 하는 능력이 떨어지고, 뇌의 위축이 발생하며, 과도한 음주에서 치매 위험도가 증가한다고 발표하였습니다.
2. 한 번에 많이 마시는 것과 꾸준히 반주로 마시는 것 중 어떤 것이 더 나쁜가요?
→ 둘 다 좋지 않으며, 평균적인 음주량과 별개로 폭음을 하는 경우는 더 좋지 않습니다.
음주에 대해 현재까지 진행된 연구는 모두 관찰 연구로써 꾸준히 반주로 마시는 경우와 폭음하는 경우를 비교한 연구는 아직 없습니다. 그러나, 폭음의 경우는 평균적인 알코올 소비량과는 상관없이 간질환의 발생률을 더 증가시키고, 대사증후군에 나쁜 영향을 줍니다. 2004년에 발표된 한 연구에서 하루에 마시는 평균적인 음주량은 간경화로 인한 사망률에 영향을 주지 않는 듯 보였으나, 간헐적으로 마시는 사람에 비해 매일 마시는 사람이 간경화의 위험이 더 높다고 발표된 연구가 있습니다. 이 영향인지 폭음이 과음보다 낫다고 오해하고 있는 경우가 종종 보입니다. 그러나 음주의 해로움을 밝힌 연구 결과들은 대부분 평균적인 음주량이 많을수록 해로웠으므로 적정 음주량을 초과하지 않아야 합니다.
3. 와인은 건강에 좋지 않나요?
→ 술의 종류에 상관없이 한 잔의 술도 건강에 해로울 수 있습니다.
몇몇 기존 연구들에서 하루 1~2잔의 와인 섭취는 심혈관 질환, 고혈압, 당뇨병, 암(난소암, 대장암, 전립선암 등) 발병률을 감소시킨다고 밝혔으나, 최근 최근에 전 세계 국가의 음주 관련 자료를 모아서 발표한 연구에서는, 한 잔이라도 음주하는 사람은 비음주자보다 사망과 모든 종류의 암 발생이 증가한다고 보고하였습니다. 즉, 술의 종류에 상관없이 한 잔의 술도 건강에 해로울 수 있습니다.
4. 안주 없이 술만 마시면 살 안 찌지 않나요?
→ 그렇지 않습니다. 안주 없이 술만 마셔도 비만도가 증가하고, 허리둘레가 증가합니다.
음주가 비만과 허리둘레에 끼치는 영향을 살펴본 연구에서 음주는 남성에서 비만도와 허리둘레 모두를 증가시키고, 여성에게는 허리둘레를 증가시킵니다. 와인과 맥주를 비교했을 때는 맥주가 허리둘레 증가에 더 큰 영향을 줍니다.
참고문헌
Åberg, F., Helenius‐Hietala, J., Puukka, P., & Jula, A. (2017). Binge drinking and the risk of liver events: A population‐based cohort study. Liver International, 37(9), 1373-1381.
Bergmann, M. M., Schütze, M., Steffen, A., Boeing, H., Halkjær, J., Tjonneland, A., . . . Rinaldi, S. (2011). The association of lifetime alcohol use with measures of abdominal and general adiposity in a large-scale European cohort. European journal of clinical nutrition, 65(10), 1079.
Briasoulis, A., Agarwal, V., & Messerli, F. H. (2012). Alcohol consumption and the risk of hypertension in men and women: a systematic review and meta-analysis. J Clin Hypertens (Greenwich), 14(11), 792-798. doi:10.1111/jch.12008
Brower, K. J. (2001). Alcohol’s effects on sleep in alcoholics. Alcohol research & health: the journal of the National Institute on Alcohol Abuse and Alcoholism, 25(2), 110.
Burns, L., & Teesson, M. (2002). Alcohol use disorders comorbid with anxiety, depression and drug use disorders: Findings from the Australian National Survey of Mental Health and Well Being. Drug and alcohol dependence, 68(3), 299-307.
Cao, Y., Willett, W. C., Rimm, E. B., Stampfer, M. J., & Giovannucci, E. L. (2015). Light to moderate intake of alcohol, drinking patterns, and risk of cancer: results from two prospective US cohort studies. BMJ, 351, h4238. doi:10.1136/bmj.h4238
Cleophas, T. (1999). Wine, beer and spirits and the risk of myocardial infarction: a systematic review. Biomedicine & pharmacotherapy, 53(9), 417-423.
Corrao, G., Rubbiati, L., Bagnardi, V., Zambon, A., & Poikolainen, K. (2000). Alcohol and coronary heart disease: a meta-analysis. Addiction, 95(10), 1505-1523.
Dawson, D. A., Goldstein, R. B., & Grant, B. F. (2013). Differences in the profiles of DSM‐IV and DSM‐5 alcohol use disorders: implications for clinicians. Alcoholism: Clinical and Experimental Research, 37, E305-E313.
De Oliveira e Silva, E. R., Foster, D., McGee Harper, M., Seidman, C. E., Smith, J. D., Breslow, J. L., & Brinton, E. A. (2000). Alcohol consumption raises HDL cholesterol levels by increasing the transport rate of apolipoproteins AI and A-II. Circulation, 102(19), 2347-2352.
Djousse, L., & Gaziano, J. M. (2007). Alcohol consumption and risk of heart failure in the Physicians’ Health Study I. Circulation, 115(1), 34-39. doi:10.1161/CIRCULATIONAHA.106.661868
Gallagher, C., Hendriks, J. M., Elliott, A. D., Wong, C. X., Rangnekar, G., Middeldorp, M. E., . . . Sanders, P. (2017). Alcohol and incident atrial fibrillation–A systematic review and meta-analysis. International journal of cardiology, 246, 46-52.
Gemes, K., Janszky, I., Ahnve, S., Laszlo, K. D., Laugsand, L. E., Vatten, L. J., & Mukamal, K. J. (2016). Light-to-moderate drinking and incident heart failure–the Norwegian HUNT study. Int J Cardiol, 203, 553-560. doi:10.1016/j.ijcard.2015.10.179
Griswold, M. G., Fullman, N., Hawley, C., Arian, N., Zimsen, S. R. M., Tymeson, H. D., . . . Gakidou, E. (2018). Alcohol use and burden for 195 countries and territories, 1990–2016: a systematic analysis for the Global Burden of Disease Study 2016. The Lancet, 392(10152), 1015-1035. doi:10.1016/s0140-6736(18)31310-2
Grønbæk, M., Becker, U., Johansen, D., Gottschau, A., Schnohr, P., Hein, H. O., . . . Sørensen, T. I. (2000). Type of alcohol consumed and mortality from all causes, coronary heart disease, and cancer. Annals of internal medicine, 133(6), 411-419.
Haber P, L. N., Proude E, Lopatko O. (2009). Guidelines for the Treatment of Alcohol Problems. In. Sydney, Australia: Australian Government Department of Health and Ageing
Kamper-Jørgensen, M., Grønbæk, M., Tolstrup, J., & Becker, U. (2004). Alcohol and cirrhosis: dose–response or threshold effect? Journal of hepatology, 41(1), 25-30.
Kattimani, S., & Bharadwaj, B. (2013). Clinical management of alcohol withdrawal: A systematic review. Ind Psychiatry J, 22(2), 100-108. doi:10.4103/0972-6748.132914
Ko, K., Choi, S.-H., Namkoong, K., & Lee, B. O. (2012). Risk factors associated with the development and the course of alcohol withdrawal delirium. Journal of Korean Neuropsychiatric Association, 51(6), 430-438.
Kranzler, H. R., & Soyka, M. (2018). Diagnosis and Pharmacotherapy of Alcohol Use Disorder: A Review. JAMA, 320(8), 815-824. doi:10.1001/jama.2018.11406
Law, B., Gullo, M. J., Daglish, M., Kavanagh, D. J., Feeney, G. F., Young, R. M., & Connor, J. P. (2016). Craving Mediates Stress in Predicting Lapse During Alcohol Dependence Treatment. Alcohol Clin Exp Res, 40(5), 1058-1064. doi:10.1111/acer.13034
Lucey, M. R., Mathurin, P., & Morgan, T. R. (2009). Alcoholic hepatitis. N Engl J Med, 360(26), 2758-2769. doi:10.1056/NEJMra0805786
Luo, W., Guo, Z., Hao, C., Yao, X., Zhou, Z., Wu, M., & Liu, J. (2013). Interaction of current alcohol consumption and abdominal obesity on hypertension risk. Physiol Behav, 122, 182-186. doi:10.1016/j.physbeh.2012.10.004
Marshall, A. W., Kingstone, D., Boss, M., & Morgan, M. Y. (1983). Ethanol elimination in males and females: relationship to menstrual cycle and body composition. Hepatology, 3(5), 701-706.
Morgan, M. Y., & Sherlock, S. (1977). Sex-related differences among 100 patients with alcoholic liver disease. Br Med J, 1(6066), 939-941.
NIAAA. (2007). Helping Patients Who Drink Too Much.
Numminen, H., Syrjala, M., Benthin, G., Kaste, M., & Hillbom, M. (2000). The effect of acute ingestion of a large dose of alcohol on the hemostatic system and its circadian variation. Stroke, 31(6), 1269-1273.
Oh, M. G., Han, M. A., Park, J., Ryu, S. Y., Park, C. Y., & Choi, S. W. (2013). Health behaviors of cancer survivors: the Fourth Korea National Health and Nutrition Examination Survey (KNHANES IV, 2007-09). Jpn J Clin Oncol, 43(10), 981-987. doi:10.1093/jjco/hyt118
Peppard, P. E., Austin, D., & Brown, R. L. (2007). Association of alcohol consumption and sleep disordered breathing in men and women. Journal of Clinical Sleep Medicine, 3(03), 265-270.
Rehm, J., Taylor, B., Mohapatra, S., Irving, H., Baliunas, D., Patra, J., & Roerecke, M. (2010). Alcohol as a risk factor for liver cirrhosis: A systematic review and meta‐analysis. Drug and alcohol review, 29(4), 437-445.
Ronksley, P. E., Brien, S. E., Turner, B. J., Mukamal, K. J., & Ghali, W. A. (2011). Association of alcohol consumption with selected cardiovascular disease outcomes: a systematic review and meta-analysis. BMJ, 342, d671. doi:10.1136/bmj.d671
Ruitenberg, A., van Swieten, J. C., Witteman, J. C., Mehta, K. M., van Duijn, C. M., Hofman, A., & Breteler, M. M. (2002). Alcohol consumption and risk of dementia: the Rotterdam Study. The Lancet, 359(9303), 281-286.
Saunders, J., Aasland, O., Babor, T., De La Fuente, J., & Grant, M. (1993). Development of the AUDIT: WHO collaborative project on early detection of persons with harmful alcohol consumption-II. Addiction, 88, 791-804.
Sinha, R., Fox, H. C., Hong, K. A., Bergquist, K., Bhagwagar, Z., & Siedlarz, K. M. (2009). Enhanced negative emotion and alcohol craving, and altered physiological responses following stress and cue exposure in alcohol dependent individuals. Neuropsychopharmacology, 34(5), 1198-1208. doi:10.1038/npp.2008.78
Stohs, M. E., Schneekloth, T. D., Geske, J. R., Biernacka, J. M., & Karpyak, V. M. (2019). Alcohol Craving Predicts Relapse After Residential Addiction Treatment. Alcohol Alcohol. doi:10.1093/alcalc/agy093
Takeyama, Y. (2009). Long-term prognosis of acute pancreatitis in Japan. Clin Gastroenterol Hepatol, 7(11 Suppl), S15-17. doi:10.1016/j.cgh.2009.08.022
Thomson, A. D. (2000). Mechanisms of vitamin deficiency in chronic alcohol misusers and the development of the Wernicke-Korsakoff syndrome. Alcohol and Alcoholism, 35(Supplement_1), 2-1.
Topiwala, A., Allan, C. L., Valkanova, V., Zsoldos, E., Filippini, N., Sexton, C., . . . Ebmeier, K. P. (2017). Moderate alcohol consumption as risk factor for adverse brain outcomes and cognitive decline: longitudinal cohort study. BMJ, 357, j2353. doi:10.1136/bmj.j2353
Wood, A. M., Kaptoge, S., Butterworth, A. S., Willeit, P., Warnakula, S., Bolton, T., . . . Danesh, J. (2018). Risk thresholds for alcohol consumption: combined analysis of individual-participant data for 599 912 current drinkers in 83 prospective studies. The Lancet, 391(10129), 1513-1523. doi:10.1016/s0140-6736(18)30134-x
Xin, X., He, J., Frontini, M. G., Ogden, L. G., Motsamai, O. I., & Whelton, P. K. (2001). Effects of alcohol reduction on blood pressure: a meta-analysis of randomized controlled trials. Hypertension, 38(5), 1112-1117.
Xu, W., Wang, H., Wan, Y., Tan, C., Li, J., Tan, L., & Yu, J. T. (2017). Alcohol consumption and dementia risk: a dose-response meta-analysis of prospective studies. Eur J Epidemiol, 32(1), 31-42. doi:10.1007/s10654-017-0225-3
Yi, S. W., Sull, J. W., Linton, J. A., Nam, C. M., & Ohrr, H. (2010). Alcohol consumption and digestive cancer mortality in Koreans: the Kangwha Cohort Study. J Epidemiol, 20(3), 204-211.
Younossi, Z. M., Stepanova, M., Ong, J., Yilmaz, Y., Duseja, A., Eguchi, Y., . . . Global, N. C. (2018). Effects of Alcohol Consumption and Metabolic Syndrome on Mortality in Patients With Nonalcoholic and Alcohol-Related Fatty Liver Disease. Clin Gastroenterol Hepatol. doi:10.1016/j.cgh.2018.11.033
Arranz, S., Chiva-Blanch, G., Valderas-Martinez, P., Medina-Remon, A., Lamuela-Raventos, R. M., & Estruch, R. (2012). Wine, beer, alcohol and polyphenols on cardiovascular disease and cancer. Nutrients, 4(7), 759-781. doi:10.3390/nu4070759
김동준. (2013). 알코올 간질환 진료 가이드라인: 대한간학회.
김종성. (2015). 한국인의 적절음주량 가이드라인. Paper presented at the 대한가정의학회 춘계학술대회.
대한간학회. (2013). 알코올 간질환 진료 가이드라인
대한신경정신의학회. (2017). 신경정신의학. In (Vol. 제 3판): 대한신경정신의학회.
대한의학회·질병관리본부. (2018). 일차 의료용 근거기반 고혈압 임상진료지침.
보건복지부. (2018). 음주폐해예방 실행계획. Retrieved from
윤명숙. (2011). 알코올중독자의 자살생각에 미치는 음주의 조절효과. 정신보건과 사회사업, 38, 113-140.
이해국. (2017). 주류 광고/마케팅과 음주문제. 알코올과 건강행동학회 학술대회, 25-44.
조근호. (2011). 중독재활총론: (주)학지사.
질병관리본부. (2015). 주요 만성질환 Factbook : 만성질환 및 위험요인의 통계와 이슈.
질병관리본부. (2017). 국민건강영양조사 제 7기 1차년도(2016) 주요결과
한국건강증진재단. (2014). 저위험음주 가이드라인.
기타
∙ 음주는 여성에게 더 안 좋으며, 여성은 적정 음주량의 기준을 더 낮게 권장하고 있습니다.
∙ 단 한 잔의 술이라도 건강에 나쁜 영향을 미칠 수 있습니다.
1. 음주와 성별
음주는 성별에 따라 다른 영향을 끼칩니다. 여성에서는 같은 양의 술도 남성보다 더 해롭습니다. 알코올은 인체의 지방에 쉽게 흡수되는데 여성은 남성보다 지방 비율이 높고 수분이 적어 같은 양을 마셔도 더 많은 양의 알코올을 신체에서 흡수합니다. 여성은 간의 알코올 분해 효소가 남성보다 부족해 여성이 마시는 술 1잔은 남성이 마시는 술 2잔과 같으며, 이로 인해 발생하는 질환에 더 쉽게 노출됩니다.
2. 음주와 콜레스테롤
음주는 체내 콜레스테롤 중 좋은 콜레스테롤이라고 알려진 고밀도 콜레스테롤(HDL)을 증가시킨다고 알려져 있습니다. 그러나, 음주는 체내 중성지방을 증가시키므로 이상지질혈증(혈액 내 총콜레스테롤, 중성지방, LDL 콜레스테롤 농도가 높거나 HDL 콜레스테롤 농도가 낮은 상태)에 대해 좋은 영향을 준다고 할 수는 없습니다.
3. 적정 음주량에 관한 최근 동향
고소득 국가를 대상으로 한 연구에서 음주자의 모든 사망 원인을 고려하였을 때 가장 낮은 총 사망률의 음주 수준은 주당 100g의 알코올 섭취라고 밝혔습니다. 이는 표준잔 기준으로 하루 소주 1.4잔에 해당하는 양입니다. 이러한 이유로 많은 전문가가 현재 발표된 대다수의 가이드라인보다 적정 음주량을 낮추어야 한다고 주장하고 있습니다. 최근에 전 세계 국가의 음주 관련 자료를 모아서 발표한 연구에서는, 한 잔이라도 음주하는 사람은 비음주자보다 사망과 모든 종류의 암 발생이 증가한다고 보고하였습니다.
출처: 국가건강정보포털
서울대학교 의과대학 국민건강지식센터에서 제공하는 콘텐츠는 각 분야 전문가의 검토를 받아 과학적 기반에 근거한 것으로
과학적 연구결과와 출판된 논문 등 분명한 정보의 출처를 갖습니다.
영리적 목적으로 사용할 수 없으며 무단 배포 및 복제를 금합니다. 인용 및 배포를 원하는 경우에는 출처를 표기해야 하며
기타 문의사항은 서울대학교 의과대학 국민건강지식센터로(02-2072-4587) 연락바랍니다.